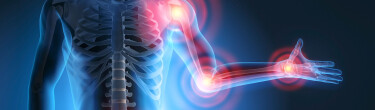
Reumatism este denumirea generică dată unei serii de afecțiuni ale aparatului locomotor, în special ale articulațiilor și ale țesuturilor din vecinătate, manifestate prin dureri și tulburări diverse. Termenul este oarecum învechit, nefiind atribuit unei afecțiuni specifice, ci acoperind în fapt peste 200 de entități patologice diferite (boli degenerative, autoimune, inflamatorii etc.), având cauze diverse și răspândire foarte largă în populație.
Aproximativ o persoană din patru, din populația europeană, suferă de o afecțiune reumatologică, incidența fiind comparabilă cu cea a hipertensiunii arteriale, potrivit EULAR (Liga Europeană Împotriva Reumatismului). Se apreciază că aproximativ 30–40% din populația generală prezintă, în cursul vieții, simptomatologie articulară sau vertebrală, iar prevalența crește cu vârsta – majoritatea persoanelor cu vârsta peste 70 de ani prezintă semne și simptome ale unei afecțiuni reumatologice.
-
Te confrunți cu o boală reumatologică sau ai o recomandare pentru consult reumatologic? Programează-te la SANADOR!