Suferi constant de oboseală și te confrunți cu senzație de amorțeală sau furnicături în membre? Aceste simptome pot fi provocate de scleroza multiplă. Programează o consultație de neurologie la SANADOR, pentru un diagnostic de certitudine!
Scleroza multiplă, numită și scleroză în plăci, este o boală potențial invalidantă a sistemului nervos central, în care sistemul de apărare al organismului atacă învelișul protector al fibrelor nervoase (mielina) și afectează comunicarea între creier și restul corpului. Boala este diagnosticată mai des la persoanele cu vârste între 20-40 de ani, este de 2-3 ori mai frecventă la femei decât la bărbați și este considerată una dintre cele mai întâlnite cauze de dizabilități la adulții tineri.
-
Ca să afli mai multe informații despre scleroza multiplă, programează o consultație la un medic neurolog!
Semnele și simptomele sclerozei multiple variază de la un pacient la altul și depind de localizarea și de severitatea leziunilor. Unele persoane pot avea probleme în mișcarea brațelor sau picioarelor, tulburări de echilibrul, semn Babinski pozitiv, pot avea tulburări de vedere, precum presbiopia sau, în formele severe, chiar își pot pierde capacitatea de a se deplasa independent.
În schimb, alte persoane pot experimenta perioade lungi de remisie, fără simptome noi. Pacienții cu scleroză multiplă pot experimenta dizautonomii, manifestate prin tulburări ale ritmului cardiac, termoreglării și funcțiilor gastrointestinale (stază gastrică).
Această afecțiune autoimună este incurabilă, dar există tratamente care ajută la recuperarea după atacuri, la încetinirea evoluției bolii și la gestionarea simptomelor. De aceea, întrucât aceasta este o boală care va însoți pacientul pe tot parcursul vieții, generând des probleme majore, prezentarea din timp la un consult de neurologie este foarte importantă.
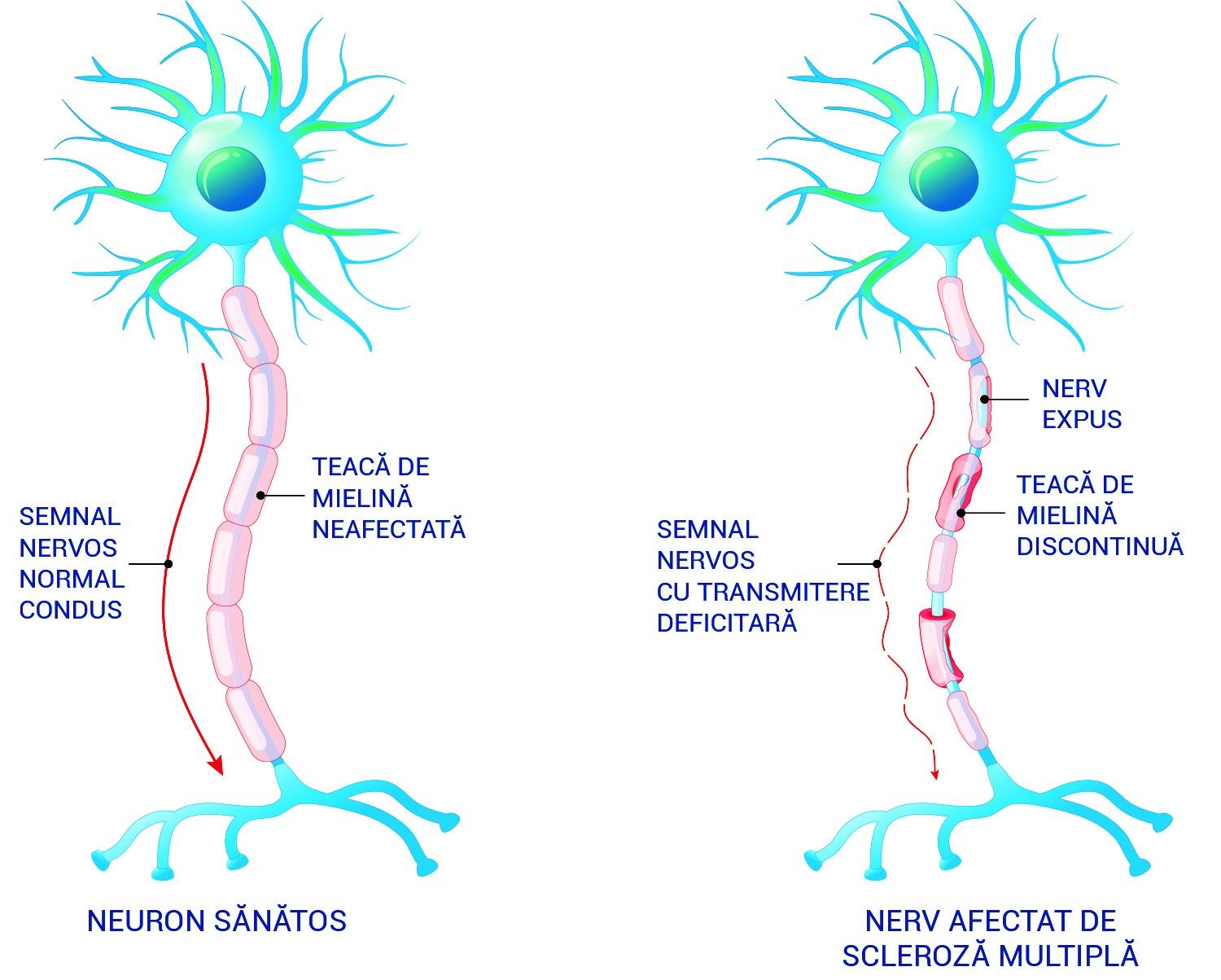
Scleroza multiplă scade calitatea transmiterii semnalului nervos prin afectarea tecii de mielină și expunerea fibrei nervoase.