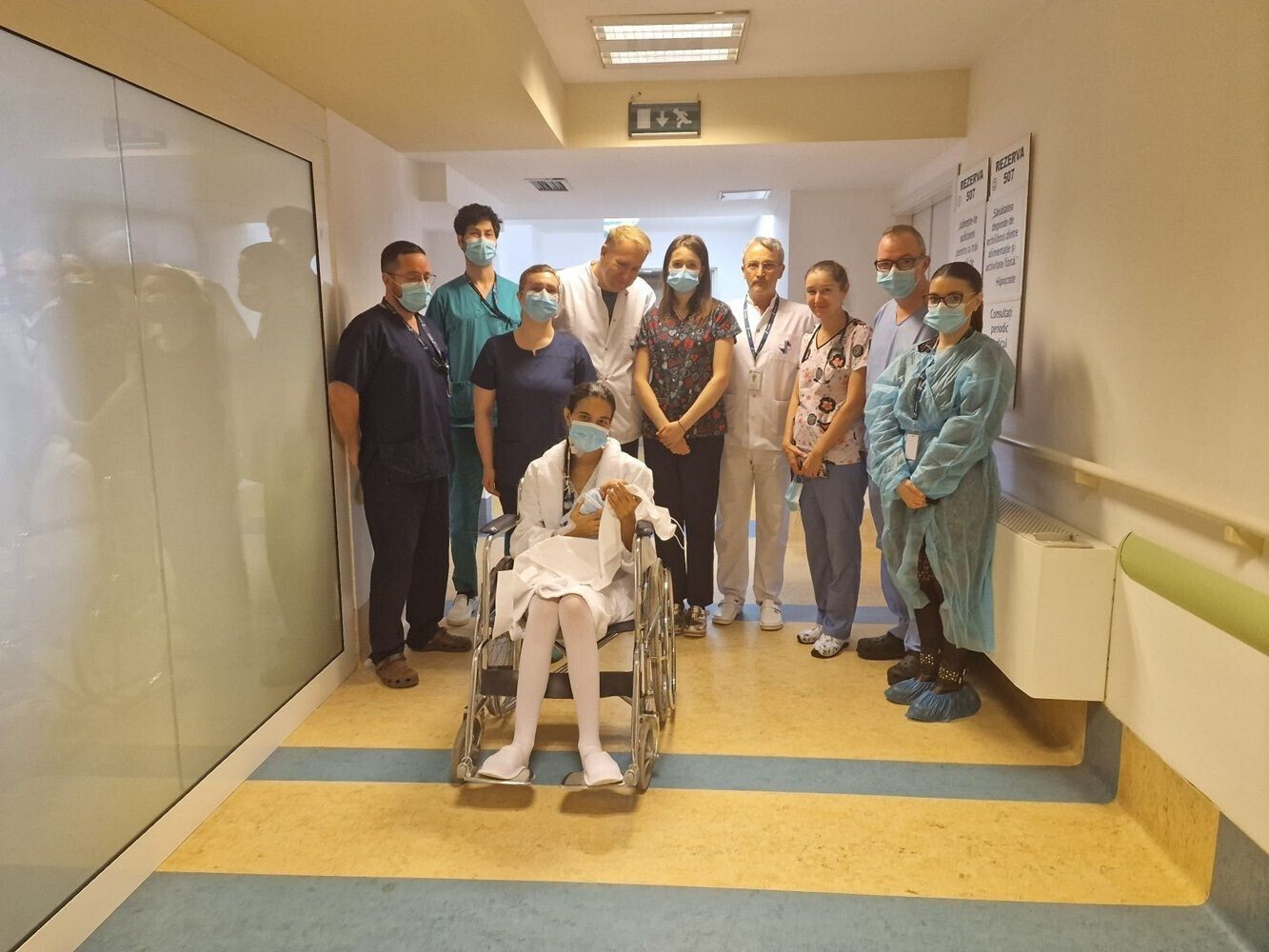
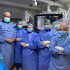
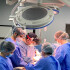
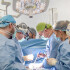
Diagnostic sever la doar 21 de săptămâni de sarcină
Ioana, în vârstă de 27 de ani, și-a dorit foarte mult un copil, dar a întâmpinat numeroase dificultăți pentru a-și împlini acest vis. În primele patru luni de sarcină, tânăra s-a confruntat cu grețuri și vărsături severe, greu de îndurat, medicul ei punând diagnosticul de sarcină toxică. Apoi, când în sfârșit a trecut cu bine peste aceste neplăceri, a primit un alt diagnostic sever: valva mitrală era ruptă.
Deși mai avusese palpitații și în trecut și se prezentase la controale medicale, medicii nu descoperiseră inițial cauza acestor probleme. Ulterior însă, în urma unui examen de medicina muncii, la care s-a plâns iar de palpitații, Ioana a fost îndrumată către un consult de specialitate, de cardiologie, unde medicul a descoperit că suferea de boala valvulară.
„Atunci s-a pus problema întreruperii sarcinii, ca să pot fi operată pentru valvulopatie, pentru că nu se știa cât de severă este și cum vor evolua lucrurile, ținând cont că în sarcină inima este oricum sub presiune. Însă eu nu am fost de acord. Așa că am găsit o soluție pentru a duce mai departe și sarcina, dar de a rezolva și boala valvulară”, declară Ioana.
În acel moment de mare cumpănă, sarcina avea 21 de săptămâni. Pentru a exista o șansă de supraviețuire pentru bebeluș, sarcina ar fi trebuit să ajungă la cel puțin 24 de săptămâni. Însă, în acel moment au apărut alte complicații, precum colestaza și contracțiile uterine asociate valvulopatiei.
Întrucât medicamentele pentru inimă ar fi putut afecta evoluția sarcinii, pacienta nu a urmat tratament medicamentos pentru afecțiunea cardiacă.