Neuroradiologia
Este reprezentată de totalitatea procedurilor minim invazive cu abord arterial femural prin care leziunile vasculare cerebrale pot fi tratate endovascular, interfața dintre medic și pacient fiind angiograful cu substracție digitală.
Neurochirurgia clasică are limitări tehnice și riscuri importante, în funcție de localizarea și profunzimea patologiei cerebrovasculare, iar dezvoltarea tehnologică a materialelor neurovasculare de înaltă calitate și îmbunătățirea calității imaginilor angiografice au extins exponențial posibilitățile terapeutice.
Watch on YouTube
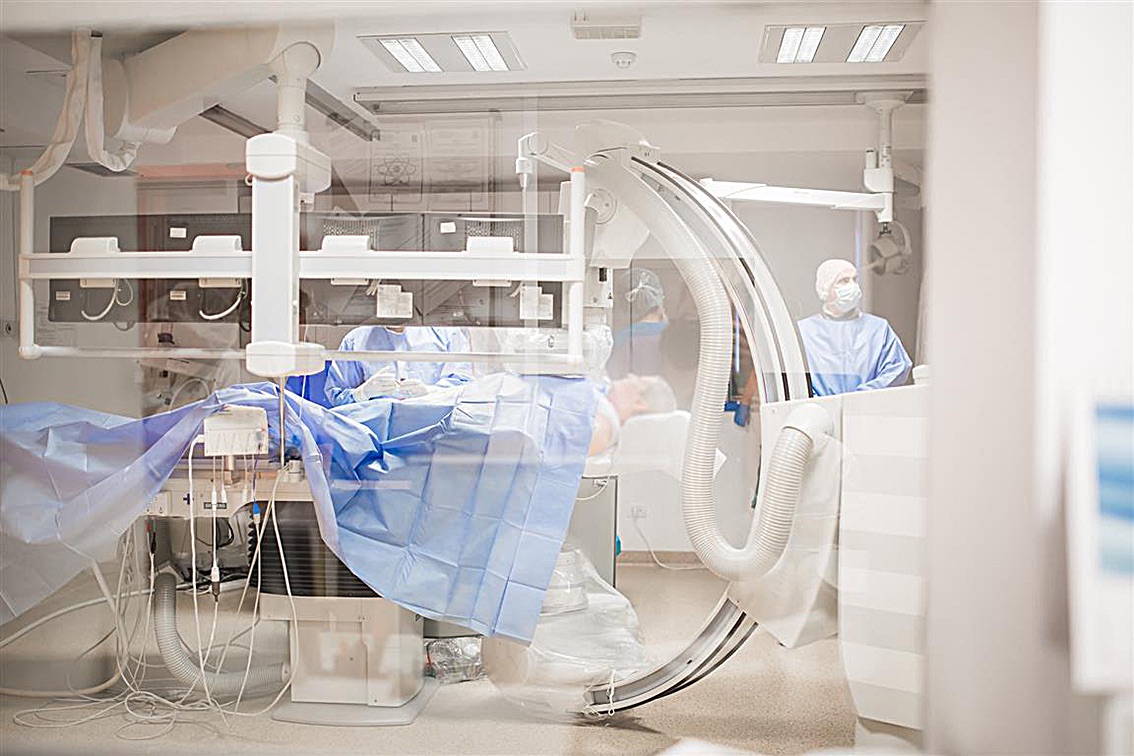
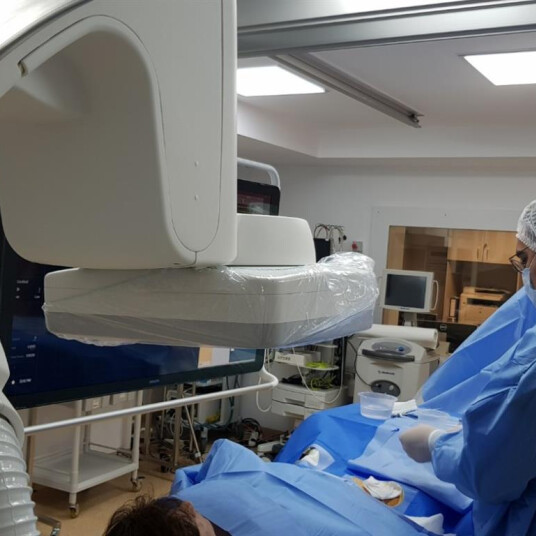
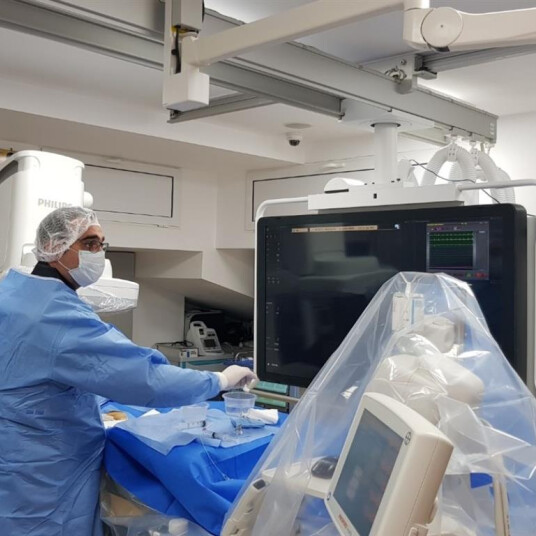
Prin intermediul angiografului Philips Azurion 7, terapia leziunilor vasculare cerebrale se realizează cu acuratețe și în condiții de maximă siguranță, de către medici supraspecializați în acest domeniu. La SANADOR, analizăm minuțios fiecare caz în parte, iar în vederea procedurilor de neuroradiologie intervențională, pacientul beneficiază de o evaluare atentă preprocedurală precum și de o abordare pluridisciplinară, membrii echipei radiologice colaborând îndeaproape cu membrii echipei de neurochirurgie.
Patologii abordate prin Neuroradiologie intervențională
Anevrismul cerebral
Anevrismul cerebral este dilatația anormală, de obicei saculară pe traiectul uneia din arterele cerebrale. Cu cât pacientul este mai tânăr, cu atât șansele de a suferi o ruptură de anevrism și implicit o hemoragie cerebrală, sunt mai mari.
Ruptura de anevrism cerebral este în proporție de 50% fatală pentru pacient, iar supraviețuirea după un astfel de episod are sechele neurologice în proporție de 30-40%. Din acest motiv, embolizarea anevrismului cerebral, adică excluderea lui din circulația sanguină prin implantarea în sacul anevrismal de materiale specifice neuroendovasculare sau plasarea unui stent de tip ”Flow Diverter” în fața coletului anevrismal, a devenit metoda de elecție pentru tratarea acestei patologii.
Avantaje:
- Acest tip de procedură are riscuri mult mai scăzute (1,5-2% risc cumulat), comparativ cu rata de risc în cazul procedurilor de neurochirurgie deschisă.
- Spitalizarea este mai scurtă iar recuperarea post-intervențională este mai rapidă, comparativ cu recuperarea în cazul intervențiilor clasice neurochirurgicale.
Spitalul Clinic SANADOR oferă acest tip de tratament endovascular, miniminvaziv prin intermediul platformei tehnice necesare (Angiograf Philips Azurion 7) și cu ajutorul unei echipe pluridisciplinare ce reunește medici neuroradiologi intervenționiști cu experiență, medici neurochirurgi precum și medici anesteziști specializați în neuroreanimare.
Malformația arterio venoasă cerebrală
Reprezintă o afecțiune rară ce constă în formarea unui traiect de comunicare patologică între o venă și o arteră la nivel cerebral. Simptomatologia este dată în unele cazuri de hemoragia cerebrală datorată rupturii componentei venoase a fistulei, sau de tinitusul permanent pe care o parte din pacienți îl percep atunci când fluxul sanguin crește în teritoriul fistulei.
Cauzele sunt complexe și rezidă în special în patologia infecțioasă din sfera ORL (otite repetate) sau post traumatism cranian sever. Pentru diagnosticul avansat este indicată o arteriografie cerebrală. Tratamentul neuroendovascular este în mare parte singura metodă de tratament în această patologie, cu o rată de succes ridicată și cu un risc minim periprocedural.
Accidentul cerebral vascular ischemic
Accidentul cerebral vascular ischemic, reprezintă obstruarea unui vas important din circulația cerebrală prin formarea unui tromb, rezultând în privarea de sânge a teritoriului cerebral vascularizat de respectivul vas.
Neuroradiologia intervențională, prin procedeul de trombectomie mecanică, are posibilitatea de a dezobstrua vasul trombozat în primele 4-6 ore de la debutul simptomatologiei (imposibilitatea de a mișca mâna și piciorul, imposibilitatea de a vorbi, etc.), prin extragerea mecanică a trombului ocluziv cu ajutorul fie a unui ”stent retriever”, fie a unui cateter de aspirație foarte suplu. Procedura poate fi realizată și în cazul trombozei venoase cerebrale.
Avantajele acestei proceduri sunt foarte mari, deoarece salvează viața pacientului și mai ales, făcută la 4-6 ore de la debut, sechelele neurologice pot fi minime sau chiar pot fi remise în totalitate.